As penicilinas são os fármacos de escolha para a maioria das infecções, sua farmacologia é ampla e diversa, mas seu mecanismo de ação e função podem ser resumidos facilmente.
Estes fármacos, descobertos em 1928 por Fleming, pertencem ao grupo dos antibióticos beta-lactâmicos, a presença deste anel é responsável pela atividade antimicrobiana. Eles são caracterizados como bactericidas, pois atuam inibindo a síntese da parede celular bacteriana, provocando a morte da bactéria.
Este efeito antimicrobiano é altamente requisitado na prática clínica, pois pode ser utilizado para o tratamento de infecções de ouvido, de garganta, de urina, além de tratar a pneumonia, sinusite, febre reumática, meningite, entre outras.
Aqui, vamos apresentar a farmacologia das penicilinas, abrangendo primeiramente as diversas classes (e respectivos mecanismos) para em seguida avaliar os efeitos adversos e interações medicamentosas.
Mas para conseguir entender melhor as penicilinas é interessante fazer uma breve revisão sobre a parede celular bacteriana.
PAREDE CELULAR
A parede celular é uma barreira osmótica que retém os nutrientes necessários para a bactéria e mantém o formato característico da célula, além de ser um sítio receptor para proteínas e outras moléculas. Ela é composta por peptidoglicano que é um polímero constituído por N-acetil-glicosamina (NAG), ácido N-acetilmurâmico (NAM) e uma cadeia peptídica.
Nas bactérias gram-positivas a parede celular é relativamente simples, composta por várias camadas de peptidoglicano já as gram-negativas possuem uma quantidade muito menor de peptidoglicano, porém sua parede celular é considerada mais complexa por possuir lipopolissacarídeos, fosfolipídios e proteínas.
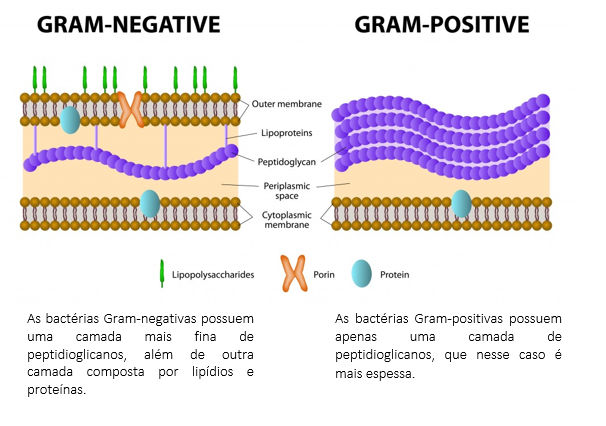
Para sintetizar a camada de peptidoglicano são necessárias enzimas que fazem ligação entre as cadeias peptídicas, estas enzimas são chamadas de proteínas ligadorasde penicilina (PBP – penicillinbindingprotein). As penicilinas exercem sua ação antimicrobiana ao inativarem estas enzimas e impedirem a reação de transpeptidação.
CLASSIFICACÃO E PROPIEDADES FARMACOLÓGICAS DAS PENICILINAS
De acordo com seu espectro de ação as penicilinas são classificadas em:
• Penicilina G e penicilina V: ativas contra cepas sensíveis de cocos gram positivos, porém facilmente hidrolisadas pela penicilinase.
• Penicilinas resistentes ás penicilinases: utilizadas para tratar infecções causadas por S. aureus e Staphylococcusepidermidis produtores de penicilinase. Os principais fármacos são a meticilina, nafcilina, oxacilina e cloxaciclina.
• Penicilinas com atividade antimicrobiana ampliada para incluir microrganismos gram-negativos: a ampicilina e amoxicilina estão entre as constituintes deste grupo, elas podem ser usadas para tratar infecções causadas por Haemophilusinfluenzae, E.coli e Proteusmirabilis.
• Penicilinas com atividade antimicrobiana ampliada: incluem espécies de Pseudomonas, Enterobacter e Proteus. Carbenicilina, Indanil-carbenicilina e Ticarcilina são os fármacos deste grupo. São menos ativos que a piperacilina contra Pseudomonas.
• Mezlocina, azlocilina e piperacilina: altamente ativos contra Pseudomonas e Klebsiella, além de alguns outros microrganismos gram-negativos
As penicilinas também podem ser classificadas em:
a) Penicilinas naturais ou benzilpenicilinas: penicilina cristalina, penicilina G procaína, penicilina G benzatina e penicilina V;
b) Aminopenicilinas: ampicilina e amoxacilina;
c) Penicilinas resistentes ás penicilinases: oxacilina;
d) Penicilinas de amplo espectro: ampicilina–sulbactam, ticarcilina-ácido clavulânico, piperacilina–tazobactam e amoxicilina-ácido clavulânico.
É importante lembrar que ao decorrer do tempo algumas bactérias desenvolveram a capacidade de sintetizar enzimas, denominadas de beta-lactamases, que são capazes de hidrolisar o anel beta-lactâmico dos antimicrobianos, levando a formação do ácido penicilóico, o qual é desprovido de atividade antimicrobiana, fazendo com que as bactérias se tornem resistentes. As penicilinas de amplo espectro e as resistentes a penicilinase foram criadas buscando resgatar a atividade destes antimicrobianos. Quando os inibidores de beta-lactamases são associados aos antimicrobianos β-lactâmicos ligam-se ás β-lactamases, evitando a hidrólide do anel β-lactâmico aumentando sua atividade.
ATENÇÃO:
• A penicilina G procaína e penicilina G benzatina devem ser administradas exclusivamente por via intramuscular.
• O horário de administração das penicilinas com exceção da amoxicilina oral deve ser feito 1 a 2 horas antes ou depois das refeições, pois se tomadas com alimento podem alterar a ligação às proteínas alimentares e a ativação por ácido.
FARMACOCINÉTICA
• Absorção: após a administração oral das penicilinas, a absorção varia muito entre estes fármacos, alterando de acordo com a estabilidade em ácido e a ligação às proteínas. A nafcilina é inapropriada para uso oral pois sofre absorção errática. Já a ampicilina, amoxicilina e dicloxacilina são relativamente bem absorvidas e estáveis em ácido.
• Distribuição: a nafcilina se liga fortemente às proteínas e conseqüentemente atinge concentrações menores no soro do que as penicilinas que não se ligam tão fortemente às proteínas (penicilina G ou ampicilina). A benzatina e a procaína foram desenvolvidas para retardar a absorção, levando a concentrações prolongadas no sangue e nos tecidos.
• Excreção: a excreção renal ocorre rapidamente, porém, outras vias também participam, dentre elas a excreção no escarro e no leite. A ampicilina e as penicilinas de espectro ampliada sofrem secreção mais lenta do que a penicilina G. A oxacilina é excretada tanto por via renal como biliar, portanto não é necessário fazer ajuste da dose em casos de insuficiência renal. Já depuração da nafcilina ocorre principalmente por excreção biliar.
IMPORTANTE SABER
As penicilinas não apresentam boa absorção no sistema nervoso central, no olho e na próstata, no entanto, se houver inflamação, como ocorre na meningite bacteriana, pode-se atingir concentrações de penicilina de 1 a 5 mcg/mL, utilizando uma dose diária de 8 a 24 milho?es de unidades, de modo que seja possível eliminar as cepas sensíveis de pneumococos e meningococos.
No início do texto citamos as indicações clínicas das penicilinas, mas, além disso, é importante saber qual fármaco é indicado para cada doença, veja abaixo uma breve descrição sobre este tópico:
• Pneumonias: são provocadas na maioria das vezes por S. pneumoniae ou por Haemophilus influenzae. As penicilinas são uma das opções para o tratamento destas infecções, porém, devem ser administradas com precaução em locais com elevada resistência à penicilina. As anti-pseudomonas (piperacilina-tazobactam), podem ser usadas para o tratamento de:
1. Pneumonias de repetição em portadores de fibrose cística (frequentemente provado por Pseudomonas spp);
2. Pneumonias causadas principalmente por bacilos gram-negativos e que ocorrem geralmente em pacientes internados em associações para alcoólatras, idosos ou desnutridos;
3. Pneumonia relacionada a assistência à saúde.
• Faringites e epiglotites: estas infecções normalmente são provocadas por S. pyogenes, em pacientes não neutropênicos. As drogas de escolha são as aminopenicilinas ou penicilinas G e V. A ampicilina juntamente com um inibidor da beta-lactamase ou cefalosporina também pode ser utilizada.
• Sinusites e otites: o H. influenzae e S. pneumoniae são os agentes usais destas patologias. Como tratamento pode-se utilizar as aminopenicilinas normalmente associadas ao ácido clavulânico. Em caso de processos crônicos, podem estar presentes estafilococos, bacilos gram-negativos e anaeróbios e deve-se utilizar as anti-pseudomonas e penicilinas com atividade anti-estafiocócica, como a penicilina G cristalina. Se o paciente for diabético, usa-se penicilinas anti-pseudomonas.
• Endocardites bacterianas: os agentes causadores das endocardites subagudas com lesão valvar são normalmente Streptococcos viridans e Enterococcos spp, a penicilina cristalina é o fármaco utilizado, porém necessita da associação com um aminoglicosídeo. Já as endocardites agudas, são causadas frequentemente por S. aureus e podem ser tratadas com oxacilina.
• Infecções cutâneas: o agente usual destas infecções, em especial as superficiais, é o estreptococo, porém, o estafilococo pode estar presente em algumas infecções cutâneas mais profundas, como as que aparecem em pacientes diabéticos e em regiões de face pós-trauma. Nessa situação, as penicilinas resistentes às penicilinases como a oxacilina são a melhor opção.
• Infecções genitais: para tratar a sífilis, a penicilina benzatina mantêm-se como melhor opção, no entanto para a forma terciária da doença com comprometimento do sistema nervoso central, utiliza-se a penicilina cristalina. Infecções gonocócicas como artrites gonocócicas, são tratadas com penicilinas naturais, pois no Brasil elas são altamente sensíveis à N. gonorrhoeae.
• Meningites bacterianas: são causadas principalmente por N. meningitides, S pneumoniae e H. influenzae. A penicilina cristalina em doses elevadas é o fármaco de escolha.
•
Profilaxia: em algumas determinadas situações o uso de antibióticos como profilaxia é indicado.
São estas:
1. H. influenzae e S. pneumoniae: a utilização de amoxicilina ou ampicilina pode prevenir infecções provocadas por H. influenzae e S. pneumoniae em pacientes esplenectomizados (passaram por remoção do baço) ou em crianças com agamaglobulinemia (ausência ou redução de gamaglobulina).
2. Febre reumática: o uso mensal de penicilina benzatina é um tratamento considerado consagrado para a profilaxia da febre reumática, contudo a penicilina V também pode ser utilizada.
3. Endocardite: pode-se prevenir a endocardite utilizando amoxicilina via oral. Esta prevenção é necessária em pacientes portadores de próteses neurológicas, cardíacas ou ortopédicas, quando são submetidos a procedimentos que possam causar bacteremia, como a endoscopia por exemplo.
EFEITOS ADVERSOS
A classe das penicilinas é extremamente diversificada, o que provoca gama variada de potenciais efeitos adversos.
Os efeitos adversos das penicilinas que você precisa obrigatoriamente saber são:
Toxicidade renal;
Neurotoxidade;
Reações de hipersensibilidade;
Toxicidade hematológica;
Manifestações cutâneas;
1. Toxicidade renal: a manifestação mais frequente é a nefrite intersticial alérgica, e é mais comum com oxacilina. Além de febre o paciente apresenta “rash”, hematúria e eosinofilia. Este quadro é revertido com a suspensão imediata do medicamento, porém se o uso for mantido pode ocorrer insuficiência renal irreversível.
2. Neurotoxicidade: quando o paciente utiliza doses elevadas de penicilinas e possui insuficiência renal podem ocorrer convulsões e problemas musculares. É importante salientar que as convulsões cessam apenas com a retirada do antimicrobiano, pois são refratárias aos anticonvulsivantes.
3. Reações de hipersensibilidade: as reações de hipersensibilidade (alergia) com as penicilinas, especialmente com as benzilpenicilinas, ocorrem com aproximadamente 8% dos pacientes, apesar de estes fármacos apresentarem pouca toxicidade. Essas reações podem variar desde uma reação urticariforme até choque anafilático. É importante lembrar que a penicilina deve ser administrada apenas em instituições de saúde, pois existe a possibilidade de ocorrer reação grave, portanto não deve ser administrada em farmácias já que o teste cutâneo não impede a ocorrência de choque anafilático.
4. Toxicidade hematológica: ocorrem raramente porém é importante citar a trombocitopenia e a anemia hemolítica. Pode ocorrer leucopenia dose e tempo-dependente e desordens hemorrágicas, devido a alterações na agregação plaquetária, do mesmo modo que ocorre com a aspirina.
5. Manifestações cutâneas: ocorrem mais frequentemente com as aminopenicilinas, geralmente de forma tardia e entre 1 a 10% dos pacientes. Podem variar desde rubor (eritema), rash cutâneo (erupções vermelhas), placas urticariformes, até síndrome de Stevens-Johnson em casos mais raros.
É importante saber que devido ao risco de anafilaxia, se houver histórico de alergia as penicilinas, deve-se utilizar um fármaco substituto.
INTERAÇÕES MEDICAMENTOSAS
PROBENECIDA: a probenecida pode inibir a excreção renal da penicilina, prolongando seu efeito.
ANTICONCEPCIONAIS: a utilização de penicilinas pode reduzir a eficácia dos anticoncepcionais orais.
CARBENICILINA: as penicilinas antipseudomonas como a carbenicilina podem inativar a gentamicina ou tobramicina, se forem administradas em conjunto na mesma mistura. Devido a isso, precisam ser administradas separadamente quando a associação é necessária.
FIQUE DE OLHO NO MAPA MENTAL SOBRE PENICILINAS

REFERÊNCIAS
• Brunton, L.L. Goodman & Gilman: As Bases Farmacológicas da Terapêutica. 12ª ed. Rio de Janeiro: McGraw-Hill, 2012.
• KATZUNG, Bertram G. Farmacologia básica e clínica. 12. ed. Porto Alegre: AMGH, 2014.
• Anvisa. Antimicrobianos – principais grupos disponíveis para uso clínico Disponível em: Acesso em 10/11/2018.
• SANTANA, Rodrigo. Antibióticos beta-lactâmicos. Disponível em; < https://edisciplinas.usp.br/pluginfile…/01.%20Antibióticos%20beta-lactâmicos.pdf> Acesso em: 10/11/2018.


